懷孕是許多夫妻的人生大事,但有時卻可能因為胚胎染色體異常,面臨流產或胎兒發育異常等問題。而隨著醫療科技的進步,「胚胎染色體檢測」(PGS/PGT-A)技術為許多家庭帶來了一線曙光。究竟PGS是什麼?一定要做嗎?做一次的費用大概多少?今天,就讓我們一起深入了解PGS(PGT-A),揭開PGS檢測協助提升胚胎植入懷孕率的祕密。
這項技術通常用於試管嬰兒療程中,主要是於胚胎植入子宮前,先檢測胚胎染色體數目(染色體套體)是否正常。
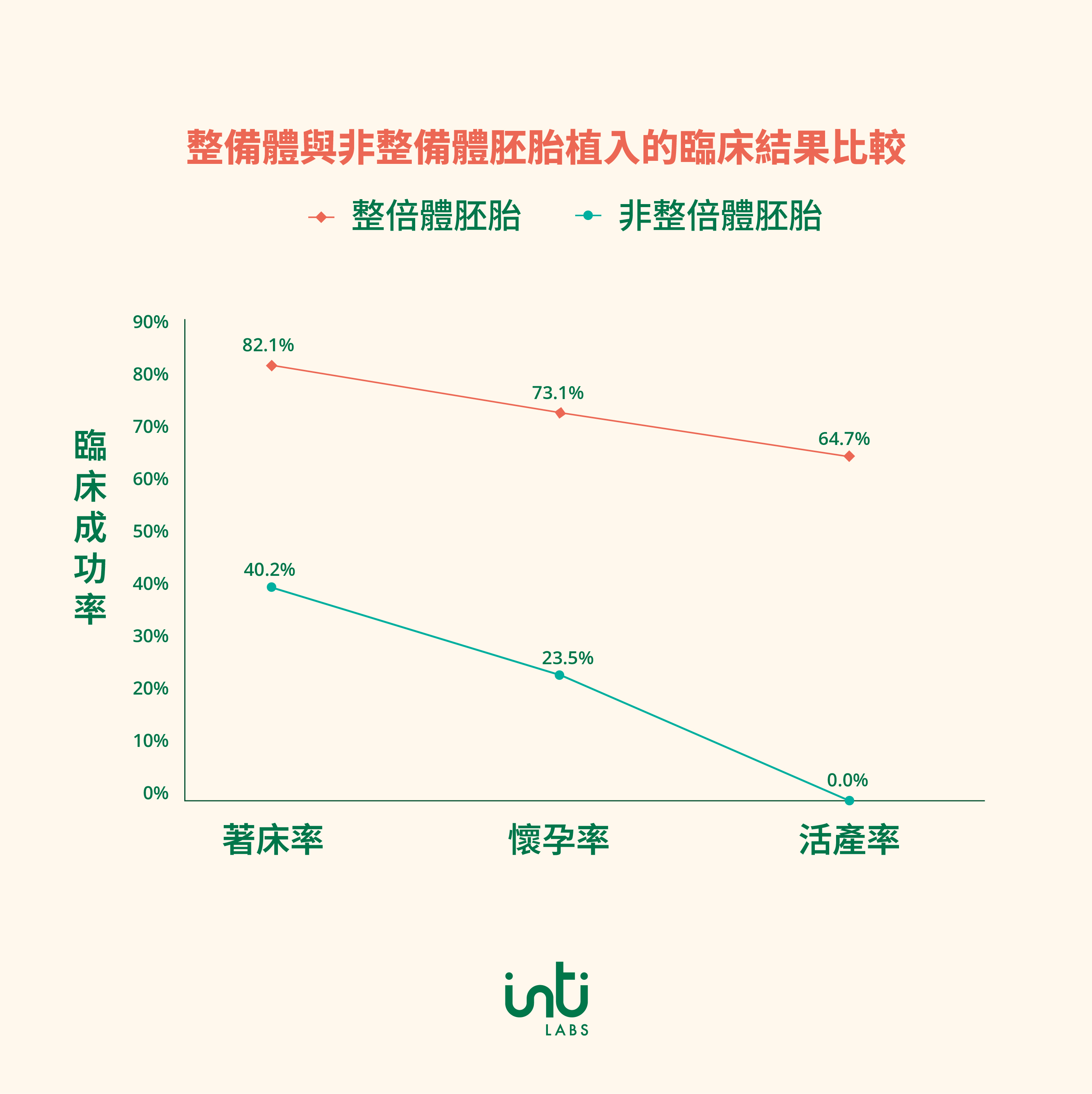
一般來說,正常人的細胞有23對染色體,若染色體數量出現異常,就可能導致胚胎無法順利著床,或出現染色體異常疾病,如:唐氏症便是最為常見。美國大型生殖中心過去做過一個指標性的研究 (Fertility & Sterility Volume 115, 3: 627-637, March 2021) ,指出如果染色體出現異常,植入成功率,懷孕率及活產率會大幅減低 (見右圖)
因此,PGS (PGT-A) 就如同胚胎的身體檢查,幫助我們檢測出染色體正常的胚胎以進行植入,並提高懷孕成功率,降低流產和胎兒染色體異常的風險。不過要注意,PGS僅能檢測胚胎染色體「套體」是否異常,對於胚胎中更細微染色體片段缺損或單基因疾病,則需要透過其他更精密的檢測方式(例如:Pixl PGT-A、PGD/PGT-M)來進行判斷。
市面上大多數的PGS (PGT-A) 檢測除了提供染色體數目(染色體套體)資訊,也能檢測出較大範圍的染色體片段缺失,檢測出這類缺失相當重要,因為它們可能導致療程失敗。以下圖面顯示傳統PGS (PGT-A), PGD (PGT-M)及 PGT-SR 可以提供的資訊:
雖然傳統PGS (PGT-A) 可提供寶貴的資訊,但目前無法鑑識出胚胎的三套體或單套體問題。這些所謂的套體問題,也就是套性狀態 (Ploidy Status),例如當胚胎有69條染色體時(發生率可高達3%),傳統PGS (PGT-A) 便無法檢測出來。這是傳統PGS (PGT-A) 的一項重要限制,但新一代PGS (PGT-A) Pixl PGT-A已經可以解決這個問題。英緹技術長Dr. Barry Behr的衛教文章之一,可以更深入了解倍體與套體的差異。
PGS(PGT-A)是許多人常常聽到的的第三代試管嬰兒技術。第一代試管嬰兒是體外受精,第二代試管嬰兒則是 ICSI(單一精蟲顯微注射技術 = 直接將精蟲注射進卵子),而第三代包含了 PGS 及 PGD(PGT-M)。這兩個三代技術名詞聽起來很像,但到底有什麼不同呢?讓我們透過下方表格進行比較,幫你快速了解其中差異!
| 檢測方式 | PGS/PGT-A (胚胎著床前染色體篩檢) | PGD/PGT-M(胚胎著床前單基因疾病篩檢) |
|---|---|---|
| 檢測目的 | 篩檢胚胎是否有染色體數目或結構異常 | 篩檢胚胎是否攜帶特定的單基因遺傳疾病 |
| 應用疾病 | 唐氏症(21-三體症候群)、愛德華氏症(18-三體綜合症)等染色體數目異常疾病 | 地中海型貧血、囊腫性纖維化、亨丁頓舞蹈症等單基因病 |
| 適用對象 | 高齡產婦、反覆流產或希望增加試管療程成功率的夫妻 | 具有家族遺傳病史或已知攜帶單基因遺傳病的父母 |
| 適用範圍 | 檢測胚胎全基因組中染色體的數目與結構,但無法檢測染色體細微片段與單基因異常 | 檢測特定基因突變,並著重於已知的單基因遺傳異常 |
此外,大家可能也聽說過第四代試管嬰兒技術。這是目前台灣部分醫療院所推廣的技術,主要運用 AI相關 技術來進一步評估胚胎品質。
那麼,PGS (PGT-A) 一定要做嗎?根據美國生殖醫學會自家的數據分析發現,使用 PGS (PGT-A) 與較高的著床率和較低的流產率有關,特別是在年齡較大的群體中。以下圖表以年齡層進行統計:
這個數據分析顯示了PGS (PGT-A) 的重要性,但同時仍需參考大型臨床研究的結果。哈佛醫學院附屬的Beth Israel Deaconess醫學中心發表的回溯性研究 (Human Reproduction Volume 35, 10: 2356-2364, October 2020) 指出PGS (PGT-A) 主要對高齡備孕媽媽才具有實質意義:
除了高齡的備孕媽媽之外,以下的其他族群,也是適用的族群:
35歲以上高齡產婦
試管胚胎多次植入失敗
反覆流產者
曾懷有或產下染色體異常胎兒
夫妻其中一方有染色體異常(如:染色體轉位、片段缺損)
日本的臨床研究(Human Reproduction Volume 34(12): 2340-2348, December 2019)針對反覆著床失敗及流產者進行了探討,雖然研究案例數較少,但發現PGS (PGT-A) 確實能提升成功率:
每個療程及備孕家庭都有不一樣的考量及情況,因此如果考慮PGS (PGT-A),通常會建議與醫師充分討論後再做決定。
費用方面,目前單顆胚胎的PGS檢測價格大約落在新臺幣15,000~25,000元不等。各院所會有所不同,但這些費用大部份包括了胚胎切片,冷凍試劑,及檢測。如果需多次取卵或培養多顆胚胎,費用也會累加。
到底要對多少顆胚胎進行PGS(PGT-A)檢測呢?正常胚胎數量當然是越多越好,但具體數字需視醫療適應症而定。以42歲以上的患者為例,基因正常的胚胎比例可能僅約10%。這意味著在這類案例中,至少需要10個胚胎,才能從統計學上確保成功的胚胎植入。其他適應症,如反覆流產或帶有染色體易位等基因異常的患者,所需胚胎數量也會有所不同。一般而言,我們建議根據個案情況,準備6到12個胚胎是較理想的數量,以確保植入成功。
然而,決定檢測胚胎數量時還需考慮其他因素。從胚胎形態可以判斷其品質,即使患者有許多胚胎,若品質不到中高等級,即使進行PGS (PGT-A) 檢測,植入低品質胚胎的成功機率仍然偏低。另外,有些患者可能只有少量胚胎,甚至不到3個。因此,建議在開始療程前與醫師詳細諮詢,了解需要進行多少顆胚胎的PGS (PGT-A) 檢測,以及可能產生的相關費用。
大家或許會覺得染色體檢測聽起來很複雜,但PGS (PGT-A) 的流程其實並沒有那麼難懂,大致可以分成幾個步驟:
通常產出報告的時間是7-14工作天。新一代的 PGS/PGT-A Pixl 檢測在大部分情況下可以在7天內把報告交給院方,以便醫師提早安排入療。 產出報告後,醫師會與備孕媽媽討論結果及選擇植入的胚胎。PGS (PGT-A) 報告通常會看到以下三種結果:
嵌合體胚胎
Mosaic (馬賽克)胚胎,統稱為嵌合體胚胎,是在PGS (PGT-A) 分析中發現由正常染色體數目細胞及非整倍體細胞所組成的胚胎。嵌合體現象是由受精後的有絲分裂錯誤所導致,通常發生在前三次細胞分裂之後。嵌合體胚胎可能會降低著床和懷孕的機率,但有時也可能會自我修正而形成正常胚胎,進而成功著床。有些時候,嵌合體現象的誤判是來至二代定序的放大結果喔!檢測如果不精準可能會把正常胚胎誤判為嵌合胚胎因此在選擇PGS (PGT-A)的檢測必要考慮廠商的實驗室品質及規格
優點:
缺點:
除了上述的PGS(PGT-A)和PGT-M外,還有許多更多樣、更全面的檢測方式正在發展中。
其中,英緹生技所推出的Pixl PGT-A,就是一個值得關注的新選擇。以下為您介紹英緹及英緹的胚胎著床前染色體檢測的優勢:

英緹的胚胎檢測技術,由國際知名的胚胎植入前基因診斷公司創辦人之一領軍,技術團隊更包含曾任美國史丹佛大學胚胎實驗室主任的專家。結合國際級的專業知識和豐富經驗,為檢測品質提供堅實的後盾。

相較於傳統的PGS,英緹的Pixl PGT-A檢測技術不僅能檢測染色體數量的異常,更能進一步檢測更細微的染色體片段異常和拷貝數變異,甚至包含:染色體套體的狀態,幫助醫生和夫妻選擇更優良的胚胎,使懷孕成功率大幅增加。

為了確保檢體的品質,英緹提供全程低溫保護的運送服務,由專人負責檢體的收取和運送,嚴格把關每一個環節,避免檢體在運送過程中受到任何影響,讓醫療機構和接受檢測的夫妻都能安心。

英緹的實驗室通過了美國病理學會(CAP)的認證,代表其品質和流程都符合國際高標準。更採用雙人覆核制度,所有實驗步驟都由2人共同確認,以確保檢測結果的準確性和可靠性。此外,實驗室也遵循嚴格的國際規範進行操作,提供值得信賴的檢測報告。
希望今天的介紹,能幫助大家更清楚了解PGS/PGT-A檢測的流程、成功率以及費用等相關資訊。
生育的道路上,雖然有許多未知,但科技的進步也為我們帶來了更多希望。

目前我們提供想要瞭解試管療程的備孕媽咪們準備了備孕指南,
希望讓您對於療程有更全面的瞭解,清楚每個步驟,更加安心。
指南內容包含:
如果你正為了求子而努力,或想更深入了解Pixl PGT-A,建議可聯繫英緹,讓專業團隊為你提供貼心協助,一同為迎接新生命到來做好完善準備,讓未來的孕育之路更加安心順利。